Радикальные и расширенные пневмонэктомии являются характерными для бронхо-легочного рака. Они вызвали оживленные дискуссии и разногласия в связи с оправданностью этого метода при запущенных формах рака и, в особенности, в связи с терминологией.* Описанное впервые Броком под названием «пневмонэктомия с общим рассечением», затем Куприановым под названием «радикальная пневмонэктомия» и Матеем под названием «расширенная пневмонэктомия», это вмешательство по-существу имеет целью удалить одновременно с пораженным легким и первые ганглоинарные реле, находящиеся по лимфатическому пути распространения злокачественного процесса. Таким образом цель онкологической безопасности является главным аргументом, который обосновывает предложение систематически применять радикальные и расширенные резекции в области хирургии бронхо-легочного рака. Более высокая пропорция осложнений и операционной смертности, а также и поздние результаты операции, равные результатам обыкновенных резекций привели некоторых авторов к противоположному подходу к этому вопросу, то есть к полному отказу от выполнения радикальных и расширенных резекций легких. Однако, при подобных обстоятельствах упускается из виду то, что результаты обыкновенных резекций нельзя сравнивать с результатами радикальных и расширенных резекций, так как эволютивный момент болезни, при котором показаны эти два операционные приема, совершенно различен.
В современной стадии знаний в области карциногенеза и эволюции раковой болезни, любое принципиальное положение может быть легко обосновано, но та к же легко и опровергнуто. В своей книге, посвященной грудной хирургии, Ле Бриган (1973) высказывает ряд продуманных критических доводов в связи с радикальной пневмонэктомией и рекомендует удалить, в случае необходимости, захваченные злокачественным процессом ганглионарные группы. Впрочем, такой подход к вопросу является наиболее принятым, и клиническое наблюдение и хирургический опыт имеют еще преобладающее значение при принятии решения относительно обширности и приемов резекции. Парадоксальные результаты, получаемые в хирургии рака легких, лишний раз оправдывают необходимость индивидуализировать в каждом из случаев показание для различных процедур резекций легких.
Исходя из этих предпосылок, можно установить иерархизацию методов резекций легких при раковой болезни. В пределах этой иерархи-зации радикальная пневмонэктомия предопределяет те вмешательства, в течение которых, в случае необходимости, ганглионарные группы, пораженные злокачественным процессом удаляются одновременно с больным легким. Применение этого хирургического метода ориентируется индивидуальными особенностями каждого из случаев в отдельности.
При наличии лимфотропных форм бронхо-легочного рака, отличающихся распространением злокачественного процесса на все внутри-грудные ганглионарные цепочки, предпочтительно применять метод расширенной пневмонэктомии Матпеу, которая позволяет удалить всю внутригрудную лимфатическую систему одновременно с больным легким, по крайней мере в пределах, в которых ее выполнение является возможным, основываясь на оценке, правда, несовершенной, но единственно осуществимой, доставляемой внутриоперационной эксплорацией. Несмотря на то, что хирургическая агрессия, обусловливаемая применением метода расширенной пневмонэктомии, связана с повышенным риском внутри-и послеоперационных осложнений, а также с более высокой пропорцией смертности, это вмешательство дает единственный шанс на продление выживемости больных, которые, в противном случае, не смогли-бы воспользоваться современными лечебными ресурсами.
Мы не вернемся к вопросу о необходимости возможно более полной внутриоперационной эксплорации и инвентаризации поражений, включая, по мере возможности, и выявление возможных метастазов в других внутри-или внегрудных органах. Подчеркнем лишь то, что операционный момент эксплорации и инвентаризации поражений приобретает особое значение в перспективе выполнения радикальной или расширенной резекции легких, при которой наличие внутригрудных злокачественных аденопатий остро выдвигает предположение о существовании метастазов и в других органах.
Отметим также и то, что «радикализация» или «расширение» резекций легких при раке не может иметь в виду только лимфатическую систему легких, а должна обеспечивать, одновременно с этим, и ра
дикальность вмешательства на уровне бронха и легочной паренхимы, сосудистых пучков и других внутригрудных анатомических структур. Подобная операция требует применения ряда хирургических приемов и методов, которые, вместе с аденэктомиями, могут превосходить пределы переносимой агрессии и требуют серьезной оценки этих пределов.
Изложение хирургической техники радикальных и расширенных пневмонэктомии оправдывается их высокой пропорцией в хирургии бронхо-легочного рака, и в нашем личном опыте они в три раза превосходят число обычных пневмонэктомии, составляя почти половину общего числа резекций при раке.
|
Рис. 107. — Правая пневмонэктомия с внутриперикардиальным доступом к легочным сосудам, с внутри - и чрезперикардиальным выделением легочной артерии на уровне ретрокавального заворота Аллисона (recessus postcavalis). |
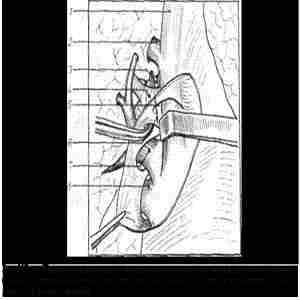
1, Верхняя полая вена; 2, дуга непарной вены; 3. главный бронх ;yie точная артерия; 5, ретрокавальный заворот Аллисона; 6, линия надреза перикарда для выделения артерии; 7, верхняя легочная вена; 8, нижняя легочная вена.
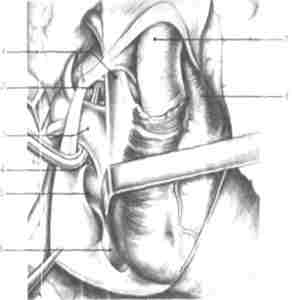
Рис. 108. — Правая пневмонэктомия с внутриперикардиальным доступом к легочным сосудам н выделением верхней легочной вены.
1. Верхняя полая вена, внутриперикардиальная часть; 2. легочная артерия; ретрока-вальная ямка Аллисона отмечена концом зажима; 3. верхняя легочная вена; 4, правый боковой заворот легочных вен; 5, нижняя легочная вена; 6, нижняя полая вена; 7, аорта; 8, общий ствол легочной артерии.
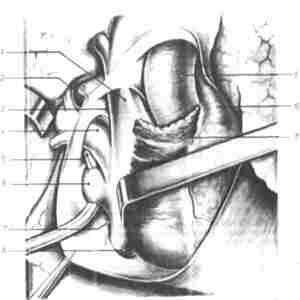
Рис. 109. — Правая пневмовэктомвя с внутриперикарднальным доступом к легочным сосудам и выделением ннжвей легочной вены.
1, Верхняя полая вена, внутриперикардиальная часть; 2. легочная артерия, плевральная часть; 3, ретрокавальный заворот Аллисона; 4. верхняя легочная вена; 5, правый боковой заворот легочных вен отмечен концом зажима; 6, нижняя легочная вена; 7, заворот нижней полой веиы; 8, нижняя полая вена; 9. аорта; 10, общий ствол легочной артерии; 11, правое ушко.
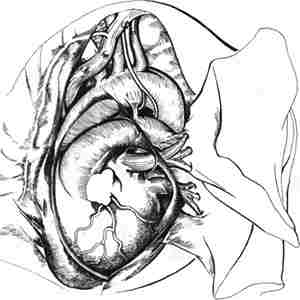
Рис. 110. — Левая пневмонэктомия с внутриперикардиальн^1м доступом к легочным сосудам.
|
Рис. 111. — Внутриперикардиальное выделение легочной артерии. |
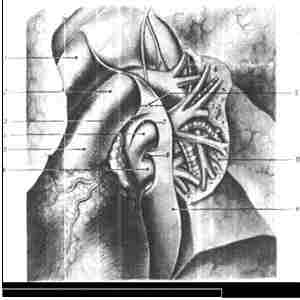
1. Аорта: 2. левая легочная артерия; 3. остаточная складка Маршалла (Stve Plica Nervina В. П. Воробьев); 4. верхняя легочная вена; 5, общий ствол легочной артерии; 6, нижняя легочная вена; 7, заворот левой легочной артерии; 8, боковой заворот левых легочных вен; 9. линия надреза перикарда для выделения под футляром легочной артерии; 10. внутри-гилюсное расположение бронхо-сос уд истых элементов; 11, перикард.
Рис. 112. — Левая пневмонэктомия с внутриперикардиальным доступом к легочным сосудам и внутри - и внеперикардиальным выделением легочной артерии.
1, Аорта; 2, блуждающий нерв; 3, главный бронх; 4. перикард, линия надреза; 5, легочная артерия, внутриперикардиальный отрезок; 6, легочная артерия, внеперикардиальный отрезок; 7, остаточная складка Маршалла (Sive Plica Nervina В. П. Воробьев), пересеченная; 8, верхняя легочная вена, внутрипери-кардиальный отрезок.
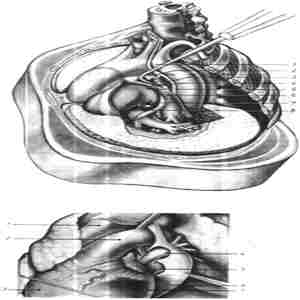
Рис. 113. — Левая пневмонэктомия с внутриперикардиальным доступом к легочным сосудам и внутри - и внеперикардиальным выделением легочной артерии.
1, Аорта; 2, левая легочная артерия; 3, правый желудочек; 4, верхняя легочная вена; 5, нижняя легочная вена; 6, перикард; 7, левый желудочек.
|
Рис. 114. — Левая пневмонэктомия с внутриперикарднальным доступом к легочным сосудам и выделением верхней легочной вены. |
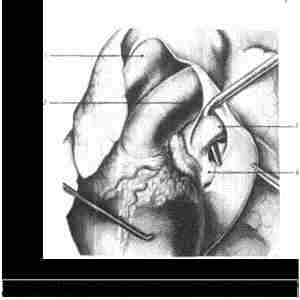
1, Аорта; 2. легочная артерия; 3, верхняя легочная вена; 4, нижняя легочная вена.
|
Рис. 115. — Левая пневмонэктомия с внутриперикарднальным доступом к легочным сосудам и выделением нижней легочной вены. |
|
2 |
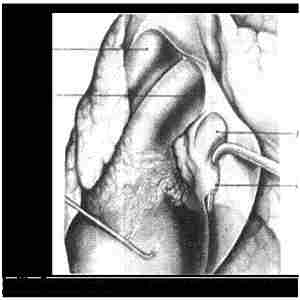
1, Аорта; 2, легочная артерия; 3, верхняя легочная вена; 4. нижняя легочная вена.
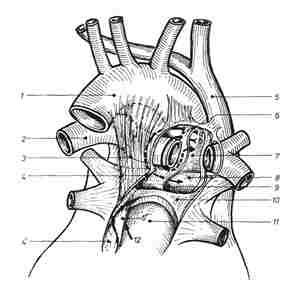
Рис. 116 А. — Правая итеративная пневмонэктомия с доступом к правой легочной артерии через аорто-кавальное углубление: а) стрелка указывает на выделение под футляром правой легочной артерии; б) стрелка указывает на выделение правой легочной артерии интра - и трансперикардиальным путем.
1. Аорта; 2, левая легочная артерия; 3, аорто-пери-кардиальная связка; 4. 4', фиброзный перикард; 5. верхняя полая вена; 6. 6'. серозный перикард; 7. аорто-кавальное углубление; 8. левое предсердие, верхняя стенка: 9. поперечная пазуха Тейле: + RecesSus Vasac Pulmonale*; 10. мезокард; 11. левое предсердие, задняя стенка; 12, косая пазуха Галлера -
|
• |
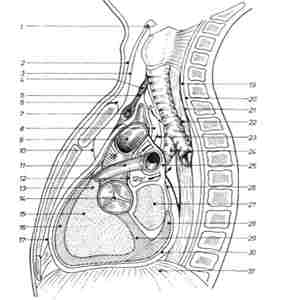
Рис. 116 В. — Средостение — продольный разрез на уровне бифуркации трахеи
1. Подъязычная кость (Ossis Hioidei); 2, поверхностная пластинка шеи (Lamina Super Ficialis); 3, предтрахеальная пластинка (Lamina Prclracheales); 4, перешеек щитовидной железы; 5, висцеральная пластинка (Lamina Thyreo-Pericardica) (Godman); 6, надгрудное межапоыевротическое пространство (Spatium Suprasternalis Interaponevroticum); 7, плече-головная вена (V. Brachiocephalicae Sinistra); 8, предтрахеальное пространство (Spatium Prclrachcales); 9, аорта; 10, ложе зобной железы; 11. легочный ствол; 12. серозный перикард; 13, артериальный конус; 14, полулунный клапан аорты; 15, правый желудочек; 16, миокард; 17, фиброзный перикард; 18, восходящая часть аорты; 19, предпозвоночная пластинка (Lamina Prevertebralis); 20, предпозвоночное пространство (Spatium Prevertebralis); 21, позадивисцеральное пространство (Spatium Relroviscerale); 22, пищевод (грудная часть); 23. адвентиция трахеи и главных бронхов; 24, межбронхиальное пространство (Spatium Interbronchiales); 25, аорто-перикардиальная связка; 26. косая пазуха околосердечной сумки (Sinus Obliquus Pericardii); 27, левое предсердие; 28, эпикард; 29, меж желудочковая перегородка; 30, полость околосердечной сумки (Cavum Pericardii); 31, диафрагма; 32, предвисцеральное пространство; 33, поперечная пазуха околосердечной сумки; а —а', стрелки указывают предтрахеальное и межбронхиальное ложе и обнажение черезперикардиальным доступом левого и правого главного бронха Ь, перитрахеальную адвентицию или околотрахеальный футляр (Fascia Peritracheal) И подадвенциальное пространство.
Оставить отзыв
Для отправки комментария вам необходимо авторизоваться.