При комбинированном поражении аортального клапана регистрируется систолический шум стеноза и диастолический шум недостаточности. Незначительный аортальный стеноз с преобладанием недостаточности и выраженная аортальная недостаточность с относительным аортальным стенозом часто неразличимы. О степени и превалировании стеноза или недостаточности при комбинированном аортальном пороке судят преимущественно по периферическим признакам (пульсовое давление, «пляска каротид» и пр.) и отчасти по размерам сердца. Фонокардиогра - фическим признаком преобладания стеноза является поздний максимум асимметричного веретенообразного систолического шума.
Эхокардиография
Существуют несколько методов определения тяжести аортальной недостаточности. Они основаны на оценке ширины и глубины струи регургитации, размера отверстия регургитации, определении объема или фракции регургитирующей струи. Обычно для решения вопроса о баллонной вальвулопластике достаточно информации о размере струи регургитации в месте формирования при цветном допплеровском картировании. Оценка тяжести аортальной недостаточности по длине струи осуществляется из парастернального доступа по длинной оси или из апикального доступа. Длина струи регургитации из парастернального доступа выглядит больше, чем из апикального (используются различные анатомические ориентиры). При исследовании из парастернального доступа аортальная недостаточность оценивается как слабая, если лоцируется только в дистальном отделе выходного тракта левого желудочка, умеренная, если струя регургита - ции достигает передней створки митрального клапана, тяжелая, если распространяется до верхушек папиллярных мышц или выявляется в полости левого желудочка, достигая верхушки. При исследовании из апикального доступа аортальная недостаточность описывается как слабая, если распространяется не более чем на 2 см ниже аортального клапана. Если обратный ток определяется на расстоянии более 2 см от аортального клапана, но не ниже папиллярных мышц, то аортальная недостаточность оценивается как умеренная.
Распространение струи аортальной регургитации ниже папиллярных мышц соответствует тяжелой степени аортальной недостаточности . Коэффициент корреляции с данными ангиографии при такой оценке степени аортальной недостаточности составляет 0,86. Однако использование фиксированных анатомических структур может приводить к неправильной оценке тяжести аортальной недостаточности. Необходимо учитывать диастолический размер левого желудочка. В дилатированном левом желудочке ре - гургитация любой степени будет считаться значимой, при условии, что размер левого желудочка увеличивается не по другим причинам . Более поздние исследования, в которых использовалось цветное допплеровское картирование, не подтвердили существования выраженной корреляции между ангиографической и эхокардиографической оценкой степени аортальной недостаточности. Действительно, длина струи регургитации в большей степени зависит от градиента давления, чем от размера дефекта между створками или фракции регургитации [9,10]. Тем не менее, методика достаточно проста, не требует больших затрат времени и, при наличии определенного опыта, позволяет выделить группу больных с выраженной аортальной недостаточностью, которым катетерная баллонная аортальная вальвулопластика противопоказана. В случае сомнений степень регургитации можно уточнить во время катетеризации.
М-модальное исследование
Диастолическое дрожание передней створки митрального клапана (рис. 13) или хорд свидетельствует о наличии аортальной недостаточности и зависит оттого, какая створка клапана поражена, что определяет направление струи. Если струя направлена в сторону межжелудочковой перегородки, то будет определяться диастолическая вибрация межжелудочковой перегородки. Диастолическая вибрация аортальных створок - это специфичный, но мало чувствительный признак аортальной недостаточности, обычно наблюдается при наличии вегетаций вследствие инфекционного эндокардита или перфорации аортальной створки.
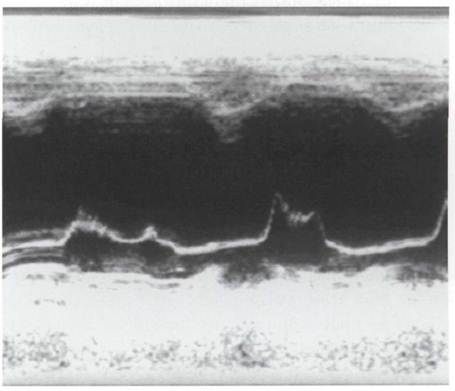
Рис. 13. М-модальная эхокардиограмма при аортальной недостаточности. Диастолическое дрожание передней створки митрального клапана
Для ревматической аортальной недостаточности характерно утолщение и уплотнение створок аортального клапана. При аортальной недостаточности определяется преждевременное открытие и преждевременное закрытие аортального клапана, а отсутствие полного смыкания створок в диастолу является неспецифическим признаком. При аортальной недостаточности изменяется механика движения митрального клапана: уменьшается общая величина открытия створок митрального клапана, снижается амплитуда 0£, при этом пик Е может не визуализироваться, отмечается преждевременное закрытие митрального клапана. Точка С митрального клапана появляется раньше зубца 0 на ЭКГ. Отмечается задержка открытия митрального клапана. Изменяется кинетика межжелудочковой перегородки. Появляется раннедиастолическое выгибание перегородки в сторону правого желудочка. В М-режиме выявляется дилатация корня аорты и объемная перегрузка левого желудочка, которая проявляется увеличением его диастолического размера, гиперкинезией межжелудочковой перегородки и задней стенки.
Двухмерное исследование
В В-режиме при аортальной недостаточности определяется увеличение полости левого желудочка, отсутствие полного смыкания створок в парастернальной поперечной проекции на уровне магистральных сосудов, а по длинной оси - пролапс аортальных створок.
Допплеровское исследование
При выполнении импульсного допплеровского исследования контрольный объем помещают в выносящий тракт левого желудочка под местом смыкания створок аортального клапана из нескольких позиций, чтобы учесть все возможные направления регургитирующей струи. При обнаружении регургитации, занимающей всю диастолу на допплеровском спектре, контрольный объем перемещают по желудочку, чтобы установить глубину проникновения в него регургитирующей струи. Если струя заходит более чем на одну треть глубины желудочка, степень аортальной недостаточности оценивают как тяжелую.
Аортальная регургитация при цветном допплеровском картировании выглядит как пестрый патологический диастолический поток. Этот поток отличается от регистрируемого при митральном стенозе тем, что он начинается от аортального клапана и появляется в самом начале диастолы, в фазу изоволюметрического расслабления, когда митральный клапан еще закрыт и начальная скорость потока составляет около 4 м/с. При аортальной регургитации выявляемая максимальная глубина проникновения струи в левый желудочек и ее площадь не всегда коррелируют с ангиографической оценкой степени аортальной недостаточности. Более достоверными признаками степени аортальной недостаточности, определяемыми при исследовании в парастернальной позиции по короткой оси на уровне аортального клапана, являются ширина струи в месте ее формирования и площадь. Наличие митрального стеноза не влияет на правильность оценки тяжести аортальной регургитации по времени полуспада градиента давления между левым желудочком и аортой.
Существует несколько способов оценки тяжести аортальной недостаточности. Первый - по глубине проникновения струи регургитации в полость левого желудочка: I степень - в пределах выводного тракта левого желудочка; II степень - до передней митральной створки; III степень - до верхушек папиллярных мышц; IV степень - до папиллярных мышц и далее до стенки левого желудочка (рис. 14).
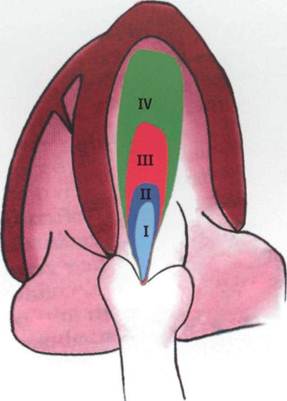
Рис. 14. Качественный способ оценки аортальной недостаточности при эхокардиографии из верхушечного доступа в пятикамерной позиции
Второй способ оценки тяжести аортальной недостаточности - по определению процентного соотношения диаметра потока регургитации и диаметра выводного тракта левого желудочка. При регургитации
I Степени соотношение равно 25%, при регургитации
II Степени - до 45%, III степени - 45-60%, IV степени - более 60%.
Скорость регургитирующей струи определяется разностью давлений между аортой и левым желудочком в каждый момент времени. Чем быстрее уменьшается скорость регургитирующей струи, тем тяжелее аортальная недостаточность. В предельно выраженных случаях скорость регургитирующей струи падает до нуля. Время полуспада диастолического градиента давления тем меньше, чем тяжелее аортальная недостаточность и больше объем регургитации (рис. 15).
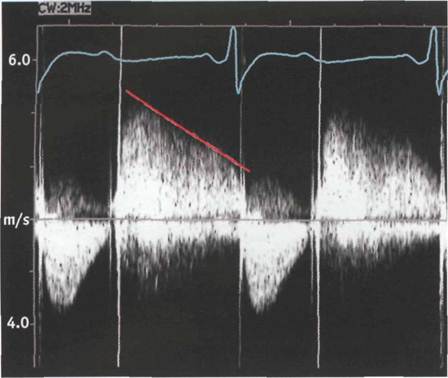
Рис. 15. Постоянноволновое исследование при аортальной недостаточности. Оценка времени полуспада диастолического градиента
Если время полуспада диастолического градиента давления превышает 400 мс, то она оценивается как легкая степень. Если время полуспада диастолического градиента давления меньше 200 мс, то аортальная регургитация тяжелая. Время полуспада диастолического градиента давления между аортой и левым желудочком зависит от податливости аорты и левого желудочка. Поэтому при тяжелом поражении миокарда использование этого параметра дает ошибку.
Если ретроградный диастолический кровоток в нисходящем отделе аорты не выявляется, то можно утверждать, что гемодинамически значимая аортальная регургитация отсутствует. Ретроградный кровоток в брюшной аорте всегда указывает на тяжелую аортальную недостаточность.
Соотношение объема ретроградного и антеградного кровотока хорошо коррелирует с фракцией объема регургитации, измеряемой при ангиографии. Кроме того, объем регургитации можно измерить по разности систолического кровотока в выносящем тракте левого желудочка (повышенного) и в легочной артерии (нормального).
Оставить отзыв
Для отправки комментария вам необходимо авторизоваться.